Что такое вторичная катаракта: почему не стоит путать с рецидивом
Для начала важно понять анатомию вопроса. Во время операции по удалению катаракты (факоэмульсификации) хирург удаляет помутневшее содержимое хрусталика, но сам «мешочек», в котором находился хрусталик (задняя капсула), не удаляется. Он остается на месте и служит надежным каркасом для имплантируемой интраокулярной линзы (ИОЛ).
Вторичная катаракта — это не возвращение старой болезни и не помутнение новой линзы. Это помутнение той самой задней капсулы, которая осталась после операции. Со временем на ней могут разрастаться клетки эпителия хрусталика, которые не были удалены полностью. Они мигрируют, размножаются и образуют пленку или мелкие «шарики» на задней капсуле. Эта пленка становится непрозрачной и начинает мешать прохождению света к сетчатке, вызывая ухудшение зрения.
Таким образом, повторная катаракта — это не ошибка хирурга и не дефект линзы, а индивидуальная биологическая реакция организма на операцию.
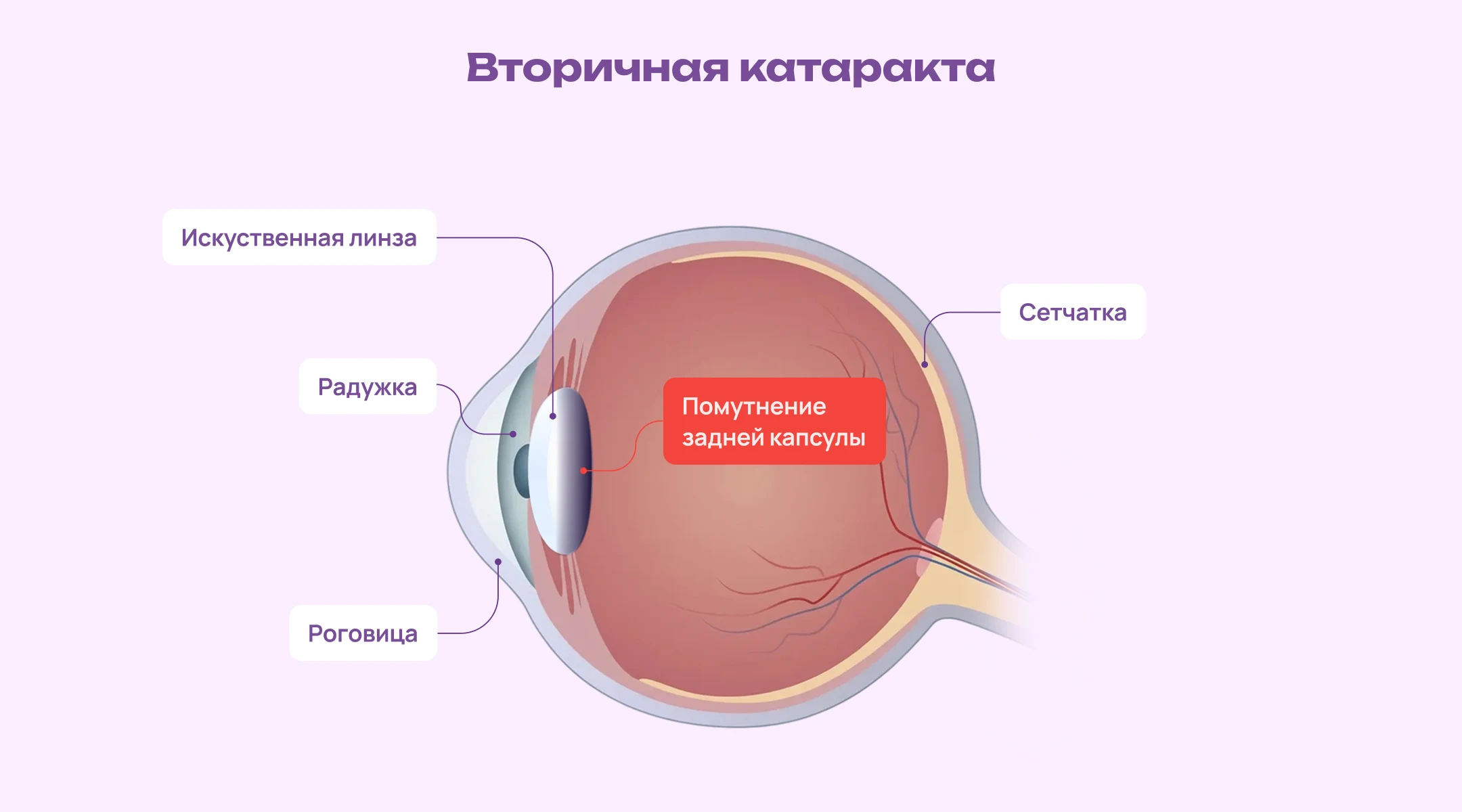
Почему появляется вторичная катаракта: факторы риска
Почему у одних пациентов вторичная катаракта развивается, а у других нет? Точные причины до конца не изучены, но выделяют несколько ключевых факторов риска, которые повышают вероятность её возникновения.
Возраст пациента
У детей и молодых людейвторичная катаракта развивается гораздо чаще и быстрее, чем у пожилых. Это связано с тем, что у молодых клетки эпителия хрусталика более активны и склонны к делению. У пожилых пациентов регенеративные процессы замедлены, поэтому риск развития вторичной катаракты ниже.
Сопутствующие заболевания
Некоторые системные заболевания стимулируют избыточный рост клеток. К факторам риска относятся:
– сахарный диабет;
– аутоиммунные заболевания;
– обменные нарушения.
Исходный диагноз
У пациентов, оперированных по поводу некоторых форм катаракты (например, заднекапсулярной), риск развития вторичной катаракты выше.
Тип имплантированной линзы (ИОЛ)
Материал и форма линзы имеют значение. Современные ИОЛ с острым (прямоугольным) краем оптической части создают барьер для миграции клеток, снижая риск развития вторичной катаракты. Линзы из некоторых материалов (например, гидрофобного акрила) также реже вызывают это осложнение по сравнению с силиконовыми или некоторыми видами гидрофильного акрила.
Полнота удаления хрусталиковых масс во время операции
Чем тщательнее хирург удалил массы, окружающие ядро хрусталика, и чем лучше была проведена полировка капсулы, тем меньше клеток останется для будущего разрастания.
Важно понимать, что возникновение вторичной катаракты — это не признак неудачной операции. Это особенность заживления тканей конкретного пациента. Современные технологии позволяют легко и быстро решить эту проблему.
Симптомы вторичной катаракты: как распознать проблему
Симптомы вторичной катаракты очень похожи на симптомы первичной катаракты, но имеют свои особенности. Важно вовремя заметить их и обратиться к офтальмологу, чтобы отличить это состояние от других возможных проблем (отека макулы, глаукомы и т.д.).
Основные признаки, указывающие на развитие повторной катаракты:
– Постепенное ухудшение зрения. Сначала незначительное, затем прогрессирующее снижение остроты зрения, которое не корректируется очками. Пациент замечает, что мир снова становится «мутным», как будто смотришь через целлофановый пакет или грязное стекло.
– Пелена или туман перед глазом. Возникает ощущение, что перед глазом что-то мешает, какая-то пленка.
– Затуманивание зрения. Контуры предметов теряют четкость, становятся размытыми.
– Блики, ореолы вокруг источников света. Особенно заметно в темное время суток при взгляде на фары автомобилей или уличные фонари.
– Ухудшение зрения при ярком свете. Иногда, напротив, пациенты жалуются на ухудшение именно при ярком солнечном свете из-за того, что помутневшая капсула сильнее рассеивает световые лучи.
– Двоение в одном глазу (монокулярная диплопия). Встречается реже, но также может быть признаком помутнения оптических сред.
Если вы заметили у себя один или несколько из этих симптомов спустя несколько месяцев или лет после успешной операции по удалению катаракты, обязательно обратитесь к офтальмологу. Доктор проведет осмотр на щелевой лампе и точно определит, связана ли проблема с помутнением задней капсулы или есть другая причина.
Современные методы лечения: лазерная дисцизия
Многие пациенты, услышав диагноз «повторная катаракта», пугаются, думая, что им предстоит повторная операция. Но это не так! «Золотым стандартом» во всем мире является лазерная дисцизия задней капсулы.
Что это за процедура?
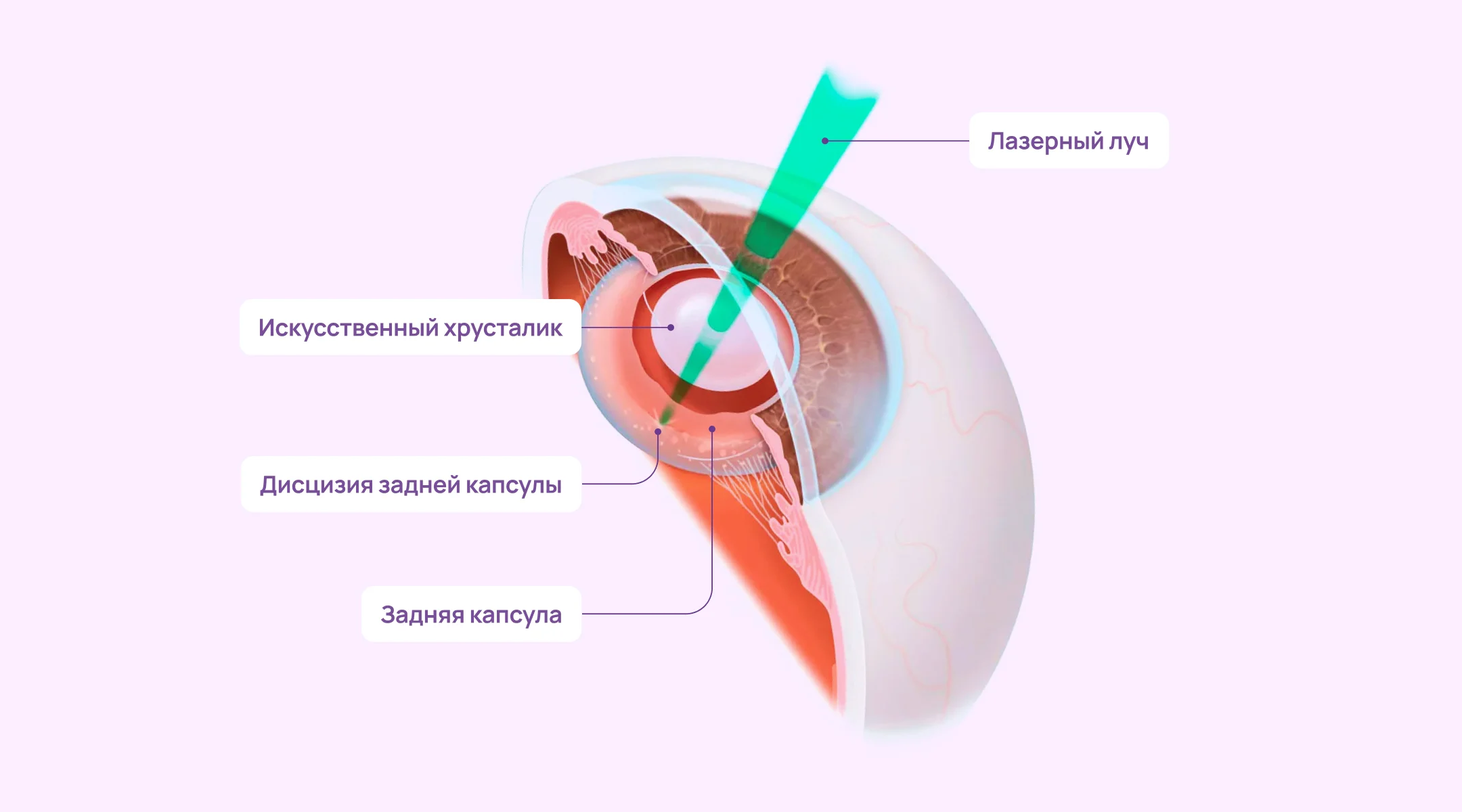
С помощью лазера доктор создает в мутной задней капсуле небольшое отверстие в центре, прямо напротив зрачка. Это отверстие освобождает путь для световых лучей, и они беспрепятственно достигают сетчатки. Сама интраокулярная линза при этом не повреждается.
Как проходит процедура?
Лазерная дисцизия проводится амбулаторно, в условиях поликлиники или дневного стационара. Она не требует госпитализации.
- За 30-60 минут до процедуры пациенту закапывают капли для расширения зрачка.
- В глаз закапывают обезболивающие капли. Никаких уколов не требуется.
- Пациент садится за лазерную установку, фиксирует подбородок и лоб на специальной подставке. Врач с помощью специальной линзы фокусирует лазерный луч на задней капсуле. Пациент видит вспышки света и слышит щелчки. Вся процедура занимает ~5 минут.
- После процедуры закапывают противовоспалительные капли, и пациент отправляется домой.
Кому показана лазерная процедура: стоит ли поспешить
Если помутнение задней капсулы незначительное и не влияет на качество жизни пациента, врач может рекомендовать динамическое наблюдение. Однако если повторная катаракта мешает повседневной жизни, вождению автомобиля, чтению или работе, то откладывать лечение не стоит.
Оптимальное время для проведения процедуры — когда зрение снизилось до уровня, при котором пациент начинает испытывать дискомфорт. Чем раньше вы захотите решить проблему, тем быстрее и легче пройдет процедура.
После процедуры врач назначает противовоспалительные капли на несколько дней и назначает контрольный осмотр для измерения внутриглазного давления. У большинства пациентов зрение восстанавливается до тех значений, которые были сразу после первой операции.
Повторная катаракта (вторичная катаракта) — это не рецидив заболевания, а особенность заживления тканей после операции по замене хрусталика. Это состояние успешно и безопасно лечится с помощью лазерной дисцизии. Процедура занимает несколько минут, проводится амбулаторно, без боли и разрезов, и возвращает пациенту четкое зрение.
Если после операции по удалению катаракты ваше зрение снова начало ухудшаться, не отчаивайтесь. Обратитесь в Интервзгляд для обследования. Наши специалисты проведут осмотр, определят причину снижения зрения и, при необходимости, быстро и безболезненно проведут лазерную процедуру, вернув вам радость ясного зрения.